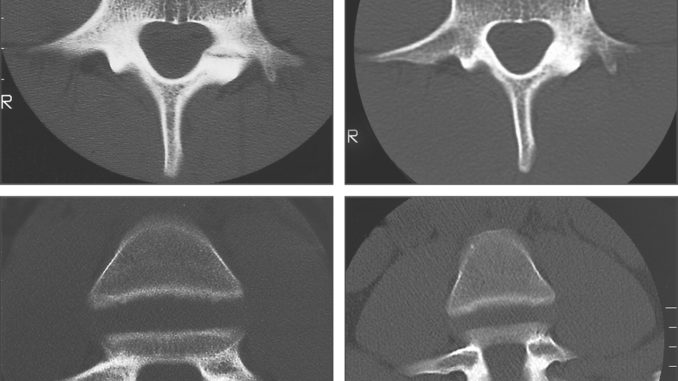
Na podstawie artykułu : Spondylolysis: a review and treatment approach. Peer KS; Fascione JM Orthop Nurs.,2007; 26 (2), pp. 104-11.
Spondyloliza inaczej kręgoszczelina jest to przerwa w łuku kręgowym pomiędzy górnym i dolnym wyrostkiem stawowym. Ten obszar łuku kręgowego, klasycznie definiowany jako część wewnątrzstawowa zwana węziną, jest w przypadku spondylolizy chrzęstno włóknista, a nie kostna. Taki stan patologiczny przeważnie wywoływany jest przez nadmierne obciążenia działające na kręgosłup ustawiony w przeproście i łączy się z hypermobilnością dolnego odcinka kręgosłupa. W patogenezie nie można wykluczyć udziału czynników genetycznych takich jak: słabość warstwy korowej kości lub jej niska gęstość. Zaburza to sprawność łuku kręgowego i zmniejsza jego zdolność absorbowania obciążeń. Schorzenie to występuje często u osób, które zawodowo uprawiają sport, atletów, gimnastyków, piłkarzy, zapaśników i nurków. Szacuje się, że cierpi na nią 4% populacji. Należy wspomnieć, że 50-81% osób cierpiących z powodu spondylolizy ma także spondylolistezę, czyli całkowite obustronne złamanie części wewnątrz stawowej kręgu, wywołujące przednie jego ześlizgiwanie tzw. krgozmyk. Aby podjąć właściwe leczenie, należy dokonać dokładnej diagnozy istniejącego uszkodzenia i rozpoznać efekt wywołany zarówno przez przedni ześlizg kręgu, jak i działanie siły kompresyjnej na powierzchnię otaczającą staw, krążek stawowy i struktury neurologiczne.
Wyróżnia się kilka postaci spondylolizy. Postać dysplastyczna związana jest z wrodzonym niedorozwojem łuku kręgu, postać więzinowa polega na przerwaniu więziny kręgu na skutek ostrych i kompresyjnych złamań oraz rozciągania kręgosłupa. Najczęstsza przyczyna tego typu złamań to długotrwały, mechaniczny ucisk na część wewnątrzstawową kręgu pochodzący z sił działających w pozycji przeprostu lub rotacji. Biomechanicznie siły kompresyjne i skręcające są wspomagane przez zmieniony patologicznie układ kręgów w kręgosłupie oraz przez jego zaburzoną równowagę mięśniową. Ta zaburzona równowaga jest przyczyną nadmiernego przodopochylenia miednicy, którego konsekwencją staje się wymuszona pozycja przeprostna w odcinku lędźwiowym kręgosłupa. Zaburzona równowaga mięśniowa w połączeniu z patologicznym działaniem sił obciążających kręgosłup owocuje spondylolizą, nawet bez ciężkiego urazu. Spondyloliza zwyrodnieniowa to postać powstająca na podłożu zmian zwyrodnieniowych krążka międzykręgowego, która powoduje segmentową niestabilność oraz przebudowę wyrostków stawowych. Postać urazowa powstaje na podłożu wszelkich złamań mających miejsce w obrębie łuku kręgowego, a postać patologiczna wynika z rozmaitych chorób kości, stanów infekcyjnych i ich powikłań.
Współcześnie diagnostykę spondylolizy przeprowadza się za pomocą zdjęć radiologicznych, tomografii komputerowej, scyntygrafii oraz rezonansu magnetycznego. Interwencje chirurgiczne podejmuje się w odniesieniu do około 15 % chorych z powyższym rozpoznaniem. Istnieje kilka specjalistycznych technik operacyjnych, z których większość polega na bezpośrednim uzupełnieniu ubytków łuku kręgowego. Dąży się do zastosowania rozwiązań, po których pacjent może wstać z łóżka około 3 dni po wykonanym zabiegu. Zaleca się mu jednak noszenie pasa zabezpieczającego i wspierającego odcinek krzyżowo-ledźwiowy krgosłupa przez okres 2 miesięcy.
Postępowanie pooperacyjne skierowane jest w pierwszym momencie na walkę z bólem i obrzękiem. Stosuje się okłady z lodu dla zmniejszenia stanu zapalnego, obrzęku i odczuć bólowych. Po złagodzeniu bólu można zastosować pulsacyjne ultradźwięki lub ćwiczenia izometryczne okolicznych mięśni dla poprawy ukrwienia operowanej okolicy. Większy napływ krwi przyspieszy produkcję kolagenu, miofibroblastów i spowoduje lepsze odprowadzanie produktów przemiany materii. Alternatywnie stosuje się także zewnętrzne stymulatory wzrostu kości. Terapia powinna jednak trwać pełny rok z codzienną aplikacją 30 minutowego programu o parametrach: częstotliwość 15,3 i 76,6 Hz z amplituda drgań równą 40 uT.
Elementem wspomagającym leczenie jest także farmakoterapia. Pacjenci otrzymują leki przeciwbólowe i niesterydowe leki przeciw zapalne. Mimo, iż są one stosowane dla walki z bólem i procesem zapalnym, to warto pamiętać, że ich działanie spowalnia proces odbudowy kości. Lekami, które warto stosować, są środki wpływające na poprawę gęstości kośćca.
Rehabilitacja
Rehabilitację należy zastosować zarówno u chorych poddanych operacji, jak i cierpiących z powodu objawów schorzenia. Głównymi wskazaniami do podjęcia terapii są: długo trwający, uciążliwy ból pleców, zmęczenie dolnego odcinka kręgosłupa, ból w odcinku krzyżowo-lędźwiowym w końcowym zakresie ruchu, niestabilność w środkowym zakresie ruchu ze zgięciem kręgosłupa, miejscowa wrażliwość przy palpacji, ból i osłabienie mięśni kulszowo-goleniowych oraz ból okolicy biodra i pachwiny. Sposób prowadzenia terapii ruchowej w pierwszej fazie leczenia w dużej mierze zależy od tolerancji chorego na ból. Głównymi celami fizjoterapii są: wspieranie procesu gojenia kości, walka z bólem oraz przywracanie sprawności funkcjonalnej. Program terapii powinien ewoluować zgodnie z następującym schematem: 1- kontrola bólu i procesu zapalnego, 2-stabilizacja, 3- siła i elastyczność, 4- ruch funkcjonalny. W fazie początkowej należy położyć duży nacisk na zminimalizowanie obciążeń uszkodzonej okolicy poprzez zastosowanie ćwiczeń stabilizujących, poprawiających elastyczność i siłę mięśniową. Koniecznym jest jak najszybsze osiągnięcie neutralnej pozycji kręgosłupa, która pozwoli zredukować obciążenia zajętej okolicy. Rozpoczynamy od ćwiczeń mięśni otaczających bolesną okolicę, poprawiających jej stabilność. Pracujemy w bezbolesnym zakresie ruchu, izometrycznie napinamy mięśnie brzucha, podobnie aktywujemy mięsień wielodzielny, wykonujemy delikatne ruchy miednicy, ustawiamy ją w pozycji neutralnej, wprowadzamy trening aktywnego siedzenia np. na piłce do ćwiczeń. Zastosować można rozmaite techniki neuromięśniowe, koncentrując się na wzmocnieniu mięśni: zębatego przedniego, skośnego zewnętrznego i wewnętrznego brzucha, prostego brzucha, poprzecznego brzucha, czworobocznego lędźwi, prostownika grzbietu, a także mięśni kończyn dolnych, klatki piersiowej i innych mięśni stabilizujących tułów. Skuteczne są ćwiczenia bazujące na napięciu izometrycznym oraz wykonywane w małym zakresie ruch w różnych pozycjach wyjściowych. W fazie ostrej unikamy pozycji przeprostnych i rotacji. Pracujemy nad prawidłowym ustawieniem miednicy przesuwając ją w tyłopochylenie. Po osiągnięciu podstaw stabilności uszkodzonej okolicy, zabezpieczających ją, włączamy do programu ćwiczenia poprawiające siłę mięśniowa oraz trening aktywności funkcjonalnych. Program rehabilitacji musi obejmować trening kontroli posturalnej i uczyć pacjenta zachowania właściwej postawy w trakcie siedzenia, stania, leżenia, wstawania i dźwigania. Szacuje się, że przy prawidłowym przebiegu terapii czas powrotu do pełnej aktywności fizycznej wynosi ponad 5 miesięcy.
Lekarze zalecają chorym noszenie pasów, sznurówek, gorsetów, lub ortez zabezpieczających dolny odcinek kręgosłupa. Warto pamiętać, że stosuje się je głównie po zabiegu operacyjnym, a także w przypadku zachowawczego leczenia przypadków nie kwalifikowanych do operacji. Pacjent nie powinien wykonywać ćwiczeń w takim zaopatrzeniu, a traktować je tylko jako rozwiązanie tymczasowe działające przeciwbólowo i zapewniające właściwe ułożenie kręgosłupa. Pas wykorzystywać można także w początkowym okresie terapii przy wykonywaniu przez chorego aktywności o dużej intensywności, które wymagają dobrej stabilizacji tułowia. W głównej mierze dotyczy to aktywności dnia codziennego podejmowanych przez chorych samodzielnie. Ortezy zabezpieczające dolny odcinek kręgosłupa nie zastąpią pracy silnych mięśni tego odcinka. Istotnym elementem terapii jest zatem uświadamianie choremu potrzeby pracy nad wzmocnieniem własnego gorsetu mięśniowego, dającego najlepszą stabilizację w każdej sytuacji.
Dodaj komentarz